Obwohl nur ein kleiner Teil der Männer von Harninkontinenz nach einer Prostataoperation betroffen ist, gehört sie dennoch zu den typischen Begleiterscheinungen dieses Eingriffs. Meist sind es nur ein paar Tropfen, selten kommt es zu stärkerem Harnverlust. Zunächst spielt oft eine Dranginkontinenz eine Rolle – diese lässt sich in der Regel gut mit Medikamenten behandeln.
Darüber hinaus kann es beim Husten, Niesen oder Heben zu unwillkürlichem Urinverlust kommen (sogenannte Belastungsinkontinenz). In diesem Fall arbeitet der Schließmuskel nicht optimal. Vor allem durch gezieltes Beckenbodentraining lässt sich meist innerhalb von Wochen bis Monaten eine deutliche Verbesserung erzielen. Sollte das Training allein nicht ausreichen, können minimalinvasive Verfahren die Kontinenz in den meisten Fällen wiederherstellen.
Anatomische Grundlagen: Warum kommt es zur Inkontinenz?
Der Urin bleibt normalerweise durch das Zusammenspiel mehrerer Strukturen sicher in der Blase:
Äußerer Harnröhrenschließmuskel: Er liegt direkt unterhalb der Prostata und umschließt die Harnröhre. Dieser Muskel arbeitet größtenteils unbewusst, kann aber willentlich angespannt werden – zum Beispiel beim Husten oder Heben –, um den Druck im Bauchraum auszugleichen.
Innerer Blasenschließmuskel: Er sitzt am Blasenausgang und funktioniert wie ein Ventil. Ein Reflextonus hält die Blase verschlossen, solange Sie nicht aktiv Wasser lassen.
Prostata, Beckenboden und Bindegewebe: Die Prostata stützt die Harnröhre und den inneren Schließmuskel. Der Beckenboden und das umgebende Bindegewebe geben zusätzlichen Halt und sorgen dafür, dass die Harnröhre bei Druckanstieg nicht nachgibt.
Wenn diese Strukturen durch eine Operation verändert werden oder nicht mehr optimal zusammenarbeiten, kann es zu ungewolltem Harnverlust kommen.
Vorbeugung und Risikofaktoren
Was die Prognose verbessert
Die Erfahrung des Operateurs und moderne Verfahren (z. B. die robotergestützte da Vinci-Prostatektomie) sind entscheidend für die Kontinenz nach dem Eingriff. Darüber hinaus wirken sich folgende Faktoren positiv aus:
- Beckenbodentraining bereits vor der Operation
- Alter unter 65 Jahren
- Gute Blasenfunktion vor dem Eingriff
Was das Risiko erhöht
- Vorbestehende Blasenentleerungsstörungen
- Diabetes mellitus
- Starkes Übergewicht (BMI über 30)
- Vorherige Bestrahlung im Beckenbereich
Operationsverfahren der Prostata – und warum es zu Inkontinenz kommen kann
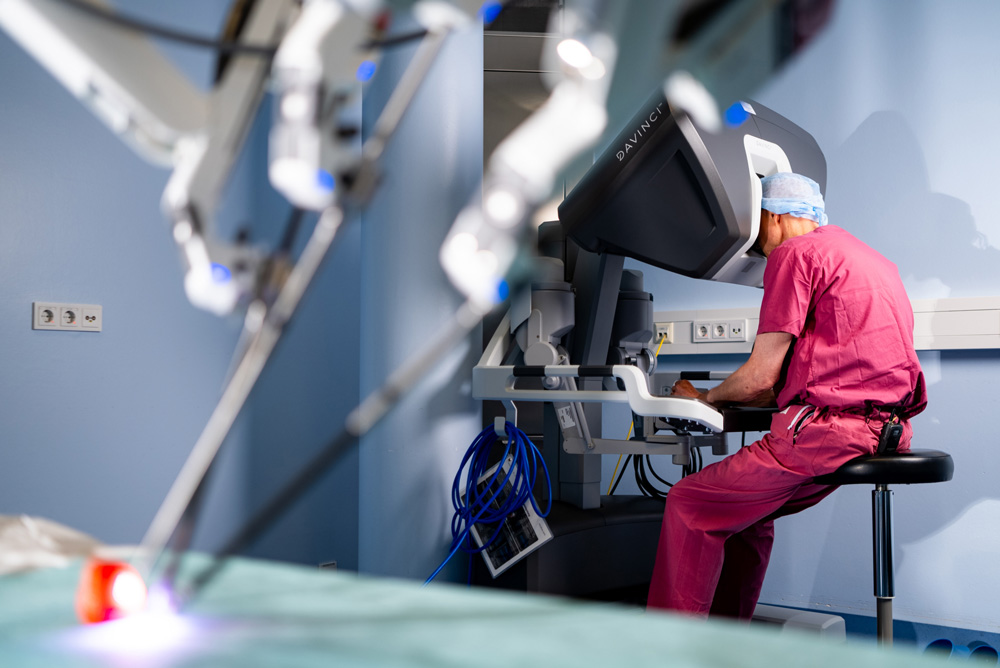
1. Vollständige Entfernung der Prostata (radikale Prostatektomie): Wird bei Prostatakrebs durchgeführt, vor allem in frühen Stadien. Die gesamte Drüse wird entfernt. Dabei werden Muskulatur und Nerven rund um Blase und Harnröhre beansprucht. In erfahrenen Händen – besonders mit dem da Vinci-Roboter – ist das Inkontinenzrisiko deutlich geringer.
2. Hochintensiver fokussierter Ultraschall (HIFU): Kommt in ausgewählten Fällen bei lokal begrenztem Prostatakrebs als Alternative zur Operation infrage. Über eine Sonde im Enddarm wird das Tumorgewebe gezielt erhitzt und zerstört. Benachbarte Muskeln und Nerven können vorübergehend gereizt werden.
3. Offene Entfernung bei gutartiger Vergrößerung (einfache Prostatektomie): Bei sehr großer gutartiger Prostata (typischerweise über 80 g), wenn endoskopische Verfahren nicht möglich sind. Die Kapsel bleibt größtenteils erhalten, der Eingriff ist schonender für die Nerven als bei einer Krebsoperation.
4. Gewebeabtragung durch die Harnröhre (TUR-P): Das Standardverfahren bei gutartiger Prostatavergrößerung mit Harnabflussstörung. Überschüssiges Gewebe wird mit einem kleinen Instrument über die Harnröhre abgetragen. Es kann zu leichter Blasenreizung kommen.
5. Laser-Enukleation (HoLEP): Besonders geeignet bei größeren Drüsen. Vergrößertes Gewebe wird mit einem Holmium-Laser schonend abgelöst. Das Inkontinenzrisiko ist ähnlich oder etwas geringer als bei der TUR-P; frühe Belastungsinkontinenz klingt meist rasch ab.
6. Strahlensamen (Brachytherapie): Bei niedrig- bis mittelriskantem Prostatakrebs. Kleine radioaktive Kügelchen werden direkt ins Prostatagewebe eingesetzt. Die Schließmuskeln bleiben weitgehend intakt.
7. Äußere Bestrahlung (EBRT): Bei Prostatakrebs in vielen Stadien, oft zusammen mit einer Hormontherapie. Die Streuung auf die Schließmuskeln ist gering; gelegentlich tritt vorübergehend verstärkter Harndrang auf.
Bewährte Trainingsansätze nach Prostataoperationen
Beckenbodentraining – der wichtigste Baustein
Gezielte Beckenbodenübungen stärken den Schließmuskel. Idealerweise beginnen Sie bereits 2–4 Wochen vor dem Eingriff mit dem Training. Empfohlen werden 1–2 physiotherapeutische Sitzungen pro Woche über 8–12 Wochen. Zusätzlich üben Sie zu Hause: dreimal täglich den Beckenboden für jeweils 8–12 Sekunden anspannen (3–4 Wiederholungen). Unter fachlicher Anleitung erreicht die große Mehrheit der Männer eine deutliche Besserung oder vollständige Wiederherstellung der Kontinenz.
Blasentraining und Druckausgleich
Gehen Sie nach einem festen Zeitplan zur Toilette – anfangs stündlich, später alle 2–3 Stunden –, statt auf den plötzlichen Harndrang zu reagieren. Spannen Sie außerdem den Beckenboden gezielt an, bevor Sie husten, niesen oder schwer heben. So können Sie dem Druckanstieg im Bauchraum standhalten.
Biofeedback
Eine kleine Sonde misst Ihre Muskelaktivität und zeigt auf einem Monitor in Echtzeit, ob Sie den richtigen Muskel anspannen und mit welcher Kraft. Diese Rückmeldung hilft, die Übungen gezielter auszuführen und schneller Fortschritte zu machen.
Elektrotherapie
Schwache elektrische Impulse stimulieren über Elektroden am Beckenboden die Muskulatur passiv. Das kann besonders dann hilfreich sein, wenn es Ihnen anfänglich schwer fällt, die Muskeln bewusst anzuspannen.
Vibrationstherapie
Erste Studien deuten darauf hin, dass ein Vibrationsgerät (20 Hz), mehrmals täglich für wenige Minuten angewendet, die Durchblutung anregen und die Kraft der Beckenbodenmuskulatur fördern kann. Dieses Verfahren kann das aktive Training ergänzen, ist aber noch kein etablierter Standard.
Ergänzende Maßnahmen
Medikamente
- Anticholinergika: Können bei vorwiegender Dranginkontinenz die überaktive Blase beruhigen.
- Alpha-Blocker: Entspannen Blasenhals und Harnröhre und erleichtern das Wasserlassen.
- Duloxetin: Zeigt in Studien Wirkung, ist in Deutschland allerdings nicht für Männer zugelassen.
Alltagstipps
- Blasentraining fortführen und bei Bedarf den Zeitplan anpassen.
- Gleichmäßig über den Tag trinken (1,5–2 Liter), abends etwas weniger.
- Blasenreizende Getränke einschränken: Koffein, Alkohol, Kohlensäure und scharfe Gewürze.
Mit einem kombinierten Ansatz aus aktivem Training, gezielter Stimulation, medikamentöser Begleitung und Anpassung der Alltagsgewohnheiten lässt sich bei den meisten Männern die Kontinenz nachhaltig wiederherstellen.
Operative Verfahren bei schwerer Inkontinenz
Harnröhrenunterspritzung
Bei leichter bis mäßiger Belastungsinkontinenz können unter örtlicher Betäubung verträgliche Füllstoffe in die Harnröhrenwand gespritzt werden, um den Verschlussdruck zu erhöhen. Der ambulante Eingriff dauert nur 15–20 Minuten, zeigt oft sofortige Besserung und kann bei Bedarf wiederholt werden.
Künstlicher Schließmuskel (AMS 800)
Bei schwerer Inkontinenz, die nach mindestens 12 Monaten konservativer Therapie fortbesteht, kann ein künstlicher Schließmuskel eingesetzt werden. Er besteht aus einer Manschette um die Harnröhre, einer kleinen Bedienpumpe im Hodensack und einem Druckregelungsballon im Unterbauch. Per Knopfdruck öffnet sich die Manschette zum Wasserlassen und schließt sich nach wenigen Minuten automatisch. Die Kontinenzrate liegt bei über 80 %.
ATOMS®-Schlingensystem
Eine Alternative zum künstlichen Schließmuskel bei mittelschwerer bis schwerer Inkontinenz. Ein verstellbares Band um die Harnröhre wird über einen unter der Haut liegenden Anschluss (Port) verbunden. Der Druck lässt sich nachträglich anpassen, die Implantation ist weniger aufwändig und das Infektionsrisiko geringer als beim AMS 800.
Hilfsmittel während der Behandlungsphase
Moderne Inkontinenzprodukte für Männer bieten zuverlässigen Schutz:
- Einlagen und Vorlagen bei leichter Inkontinenz
- Anatomisch geformte Pants bei mittlerer Inkontinenz
- Kondomurinale bei schwerer Inkontinenz
Ab mittlerer Inkontinenz übernimmt die Krankenkasse die Kosten auf Rezept.
Fazit und Empfehlungen
Die Inkontinenz nach Prostataoperationen ist in der großen Mehrheit der Fälle erfolgreich behandelbar. Entscheidend für den Erfolg sind:
- Frühzeitiger Beginn des Beckenbodentrainings
- Professionelle physiotherapeutische Anleitung
- Geduld und Ausdauer in der Trainingsphase
- Rechtzeitige Nutzung minimalinvasiver Verfahren, wenn das Training allein nicht ausreicht
Vor einer geplanten Prostataoperation empfehlen wir:
- Gespräch über das Inkontinenzrisiko und vorbeugende Maßnahmen
- Frühzeitig mit dem Beckenbodentraining beginnen
- Ein erfahrenes Operationszentrum wählen
- Realistische Erwartungen an den Heilungsverlauf
Bei anhaltender Inkontinenz nach der Operation:
- Nicht zögern, professionelle Hilfe in Anspruch zu nehmen
- Kontinuierliches Training unter fachlicher Anleitung
- Offene Kommunikation mit dem behandelnden Urologen
- Minimalinvasive Therapieoptionen besprechen, wenn der Erfolg ausbleibt
Die Urologische Klinik unter der Leitung von Priv.-Doz. Dr. J.H. Witt verfügt über langjährige Erfahrung in der Behandlung von Inkontinenz nach Prostataoperationen. Das Behandlungskonzept umfasst sowohl vorbeugende Maßnahmen als auch moderne Verfahren für alle Schweregrade.
Kontaktieren Sie uns für ein ausführliches Beratungsgespräch über Ihre individuellen Behandlungsmöglichkeiten.